尖锐湿疣复发后应该如何处理
尖锐湿疣复发后,需通过全面评估病情、调整治疗方案、强化免疫支持、改善生活习惯及严格随访管理等综合措施进行处理,以降低再次复发风险并促进康复。以下是具体处理步骤和建议:
一、全面评估病情,明确复发原因
详细病史询问
了解首次治疗方式(如激光、冷冻、药物等)、治疗周期、是否规范用药及复诊情况。
询问复发前是否有免疫力下降(如感冒、熬夜、压力过大)、性行为(是否无保护)、合并感染(如阴道炎、生殖器疱疹)等诱因。
全面体格检查
仔细检查生殖器、肛周、会阴等部位,确认疣体数量、大小、分布范围及形态(如菜花状、乳头状)。
特别注意隐蔽部位(如阴道、宫颈、肛管内)是否遗漏疣体,可通过阴道镜、肛镜辅助检查。
辅助检查
醋酸白试验:用3%-5%醋酸溶液涂抹皮损处,3-5分钟后观察是否变白(亚临床感染可呈阳性)。
HPV检测:通过PCR或杂交捕获法检测HPVDNA,明确病毒亚型(如高危型16、18型或低危型6、11型)及病毒载量。
病理检查:对可疑皮损进行活检,排除恶性病变(如鲍温样丘疹病、鳞状细胞癌)。
二、调整治疗方案,彻底清除疣体
根据复发原因(如治疗不彻底、病毒潜伏)和病情特点(如疣体大小、分布),选择更合适的治疗方法或联合方案:
物理治疗优化
激光/冷冻:适用于疣体较小、数量较少者。复发后可增加治疗次数(如首次治疗1-2次,复发后3-5次),或延长治疗间隔(如从2周延长至4周)。
光动力治疗(ALA-PDT):通过光敏剂靶向破坏疣体及潜伏病毒,复发率较低(约10%-20%)。适合顽固性或多次复发者,通常需3-5次治疗,间隔1-2周。
微波/电灼:通过高温破坏疣体,适用于较大或顽固性疣体,但可能遗留疤痕。
药物治疗强化
外用药物:
咪喹莫特乳膏:每周3次,连续16周,通过激活局部免疫反应清除病毒。复发后可延长使用时间或增加涂抹频率(需医生指导)。
鬼臼毒素酊:每日2次,连用3天,停药4天为1疗程,最多用3个疗程。适用于疣体较小者,但可能引起局部红肿、糜烂。
抗病毒药物:
干扰素凝胶:每日4次,连续4-6周,可抑制病毒复制并增强局部免疫。
口服免疫调节剂:如转移因子胶囊、胸腺肽肠溶片,每日2-3次,连续3-6个月,提高全身免疫力。
联合治疗策略
物理+药物:如激光去除疣体后,局部涂抹咪喹莫特或干扰素凝胶,预防复发。
光动力+免疫调节:光动力治疗联合口服转移因子或注射干扰素,适合高危型HPV感染或免疫力低下者。
手术+药物:对巨大疣体(直径>1cm)先行手术切除,再联合抗病毒药物或光动力治疗。
三、强化免疫支持,降低复发风险
生活方式调整
饮食:增加富含维生素(如维生素C、E)、蛋白质(如瘦肉、鱼类、豆类)的食物摄入,避免辛辣、刺激性食物。
运动:每周进行3-5次有氧运动(如快走、慢跑、游泳),每次30分钟以上,增强体质。
睡眠:保证每日7-8小时高质量睡眠,避免熬夜和过度劳累。
心理调节:通过冥想、瑜伽、心理咨询等方式缓解压力,保持情绪稳定(长期压力可能抑制免疫功能)。
医学干预
免疫调节剂:在医生指导下使用转移因子、胸腺肽、匹多莫德等药物,增强T淋巴细胞和自然杀伤细胞活性。
疫苗接种:虽然HPV疫苗(如四价、九价)对已感染的HPV亚型无治疗作用,但可预防其他亚型感染,降低未来复发风险(尤其适合年轻患者)。
四、改善生活习惯,避免诱因
性行为管理
治疗期间及复发后3个月内避免性行为,或严格使用安全套(但安全套不能完全阻断病毒传播)。
性伴侣需同时检查和治疗,避免“乒乓感染”(即双方交叉感染)。
个人卫生
不与他人共用毛巾、浴巾、内裤等贴身物品,避免间接传播。
内裤每日更换并煮沸消毒(100℃水煮10分钟),或使用一次性内裤。
保持外阴清洁干燥,避免使用刺激性洗液(如肥皂、沐浴露)清洗生殖器。
避免高危行为
戒烟限酒:烟草中的尼古丁和酒精可能抑制免疫系统,促进病毒复制。
避免过度清洁:频繁冲洗阴道或肛周可能破坏皮肤黏膜屏障,增加感染风险。
五、严格随访管理,及时发现复发
随访计划
前3个月:每月复诊1次,观察是否复发及治疗反应。
3-6个月:每2-3个月复诊1次,检查HPV病毒载量及亚临床感染。
6个月后:每6个月复诊1次,持续1-2年,确保无长期潜伏感染。
随访内容
临床检查:观察生殖器、肛周等部位是否有新发疣体。
醋酸白试验:对可疑皮损进行检测,发现亚临床感染。
HPV检测:每6-12个月检测1次,监测病毒清除情况。
复发处理
若发现复发,立即启动上述治疗方案(如调整药物、增加物理治疗次数),并强化免疫支持和生活方式管理。
对多次复发者,可考虑长期低剂量使用免疫调节剂(如转移因子胶囊,每日1次,连续6-12个月)。
南京优嘉病毒疣医学研究所(www.hpv111.com)提醒:网站信息仅供参考,不作为临床诊疗依据!
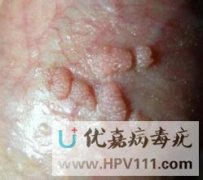






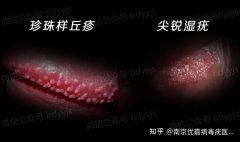 看图辨别男性珍珠疹和尖锐湿疣
看图辨别男性珍珠疹和尖锐湿疣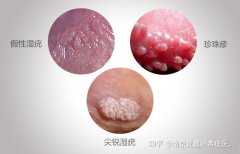 女性尖锐湿疣与假性区别图片
女性尖锐湿疣与假性区别图片 女性尖锐湿疣病的初期图片(内附
女性尖锐湿疣病的初期图片(内附 女性尖锐湿疣长这样!看你中招了
女性尖锐湿疣长这样!看你中招了